Βηματοδότης
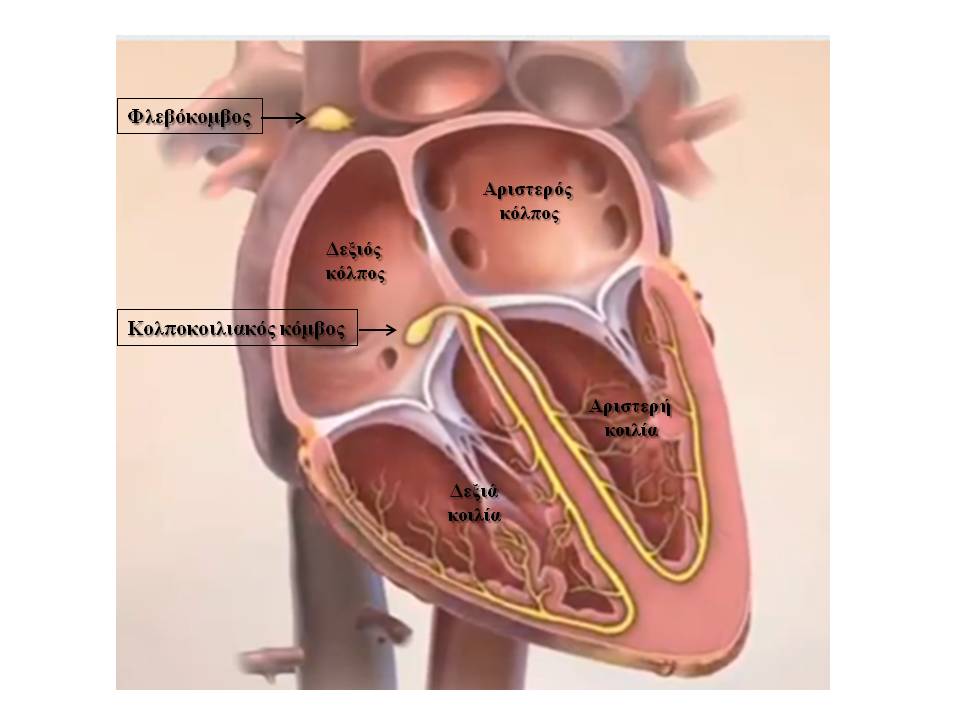
Ο καρδιακός ρυθμός ελέγχεται από το ηλεκτρικό σύστημα της καρδιάς το οποίο περιλαμβάνει το φυσιολογικό βηματοδότη (φλεβόκομβος), ο οποίος είναι υπεύθυνος για τη γένεση των ερεθισμάτων και από το σύστημα αγωγής το οποίο μεταφέρει τα ερεθίσματα σε όλη την καρδιά. Σημαντικό ρόλο διαδραματίζει και ο κολποκοιλιακός κόμβος, μία γέφυρα διαμέσου της οποίας μεταφέρονται τα ερεθίσματα από τους κόλπους (άνω κοιλότητες) στις κοιλίες (κάτω κοιλότητες).
Διαταραχές στη γένεση ή στην αγωγή των ερεθισμάτων προκαλούν την εμφάνιση βραδέος καρδιακού ρυθμού (βρααδυαρρυθμίες) και ενδεχομένως συμπτώματα όπως ζάλη, κόπωση, αδυναμία, απώλεια συνείδησης. Σε ορισμένες περιπτώσεις βραδυαρρυθμιών ενδείκνυται ως θεραπεία η εμφύτευση βηματοδότη, με τον οποίο αποκαθίσταται ο φυσιολογικός καρδιακός ρυθμός.
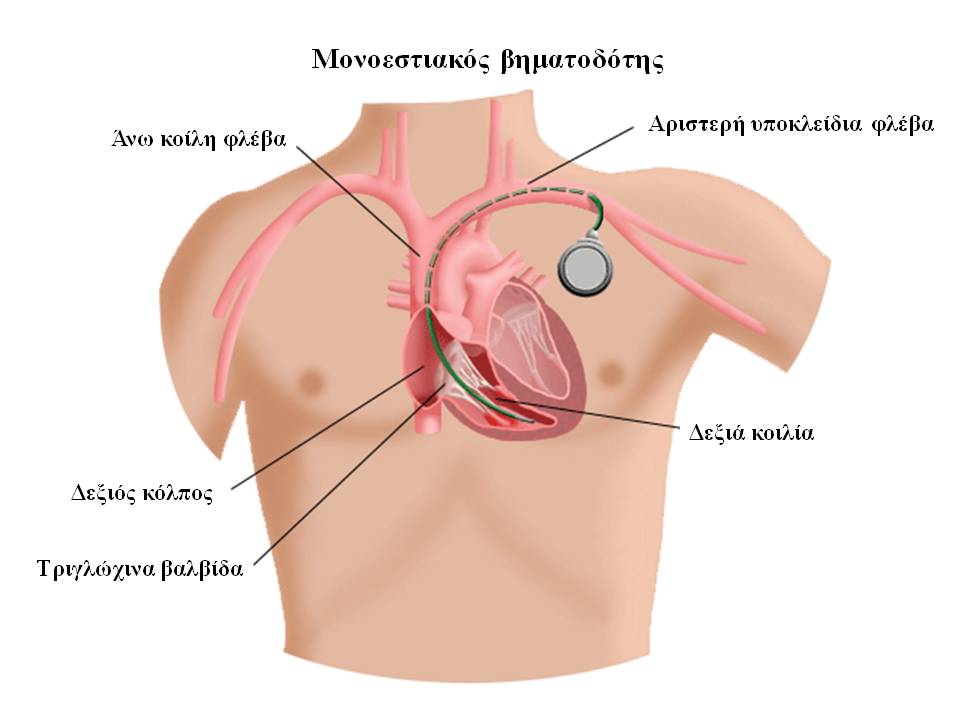
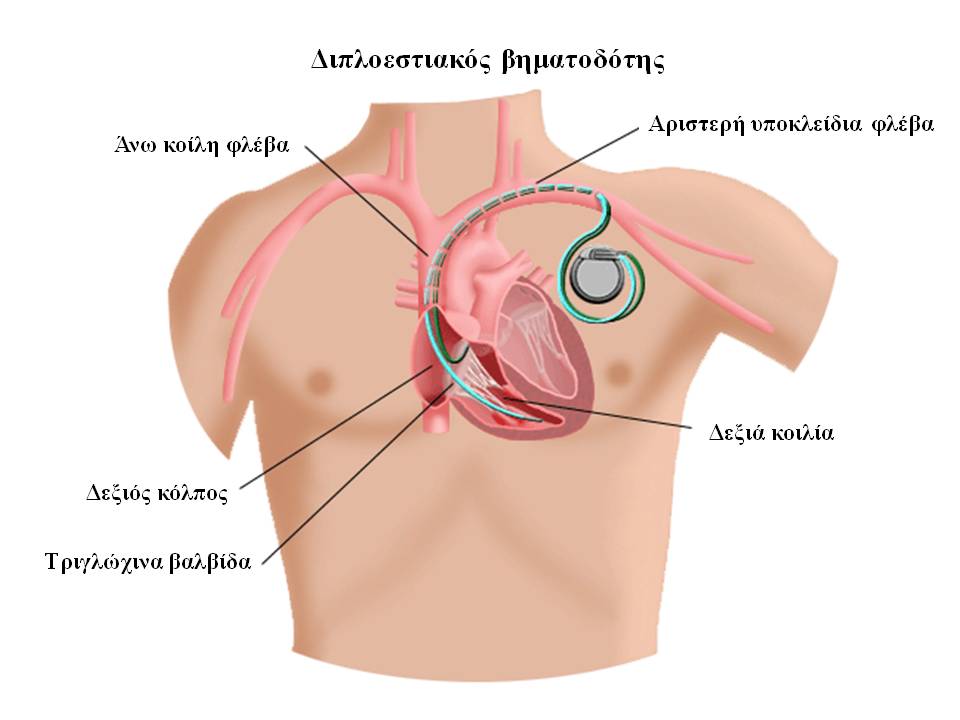
Ο βηματοδότης είναι μία εμφυτεύσιμη συσκευή η οποία χρησιμοποιείται για τη θεραπεία ορισμένων τύπων βραδυαρρυθμίας. Ο βηματοδότης αποτελείται από τη γεννήτρια και ένα ή δύο ηλεκτρόδια (μονοεστιακός ή διπλοεστιακός βηματοδότης). Οι καινούργιας γενιάς βηματοδότες έχουν πολύ μικρές διαστάσεις
Βηματοδότης ενδείκνυται για τη θεραπεία ορισμένων τύπων βραδυαρρυθμίας ιδιαίτερα όταν αυτές προκαλούν συμπτώματα και δεν αποδίδονται σε αναστρέψιμα αίτια (π.χ. επίδραση φαρμάκων).
Οι συνηθέστερες περιπτώσεις βραδυαρρυθμίας στις οποίες απαιτείται εμφύτευση βηματοδότη είναι οι ακόλουθες:
Νόσος φλεβοκόμβου - διαταραχές στη γένεση των ερεθισμάτων
- Συμπτωματική φλεβοκομβική βραδυκαρδία
- Φλεβοκομβική βραδυκαρδία < 40 σφύξεις/λεπτό στη διάρκεια της ημέρας
Κολποκοιλιακός αποκλεισμός - διαταραχές στην αγωγή των ερεθισμάτων
- 2 προς 1 κολποκοιλιακός αποκλεισμός (κάθε δεύτερο ερέθισμα διέρχεται διαμέσου του κολποκοιλιακού κόμβου από τους κόλπους προς τις κοιλίες)
- Πλήρης κολποκοιλιακός αποκλεισμός (κανένα ερέθισμα δε μεταφέρεται από τους κόλπους προς τις κοιλίες – εμφάνιση βραδέος ρυθμού από κοιλιακό κέντρο),
Στη διάρκεια της επέμβασης ο ασθενής βρίσκεται σε ύπτια θέση υπό συνεχή παρακολούθηση της αρτηριακής πίεσης και οξυγόνωσης. Μέσω ενδοφλέβιας γραμμής είναι δυνατή η χορήγηση φαρμάκου ώστε ο ασθενής να βρίσκεται σε ύπνωση. Μετά από προετοιμασία της περιοχής όπου θα γίνει η επέμβαση (αριστερό άνω ημιθωράκιο, υποκλείδια χώρα και περιοχή του ώμου), ο εμφυτευτής κάνει έγχυση τοπικού αναισθητικού στην περιοχή. Μετά την τοπική αναισθησία, γίνεται μικρή τομή (μήκους περίπου 5 εκατοστών) και παρασκευάζεται μία «θήκη» κάτω από το δέρμα της περιοχής όπου θα τοποθετηθεί η γεννήτρια της συσκευής. Ακολούθως, ο ιατρός βρίσκει μία φλέβα διαμέσου της οποίας προωθεί το(α) ηλεκτρόδιο(α) στην καρδιά και τo(α) εμφυτεύει σε τελική θέση με τη χρήση ακτινοσκοπικού μηχανήματος. Η εμφύτευση γίνεται συνήθως με τη χρήση ενός ειδικού μηχανισμού με τον οποίο το άκρο του ηλεκτροδίου «βιδώνεται» εντός του μυοκαρδίου ώστε να μειωθεί η πιθανότητα μετακίνησής του στο μέλλον
Τα επόμενα στάδια είναι ο έλεγχος της ορθής λειτουργίας του(ων) ηλεκτροδίου(ων), η στερέωση του(ς) στην περιοχή της τομής και η σύνδεση με τη γεννήτρια της συσκευής η οποία και τοποθετείται στη θήκη κάτω από το δέρμα. Η συρραφή μπορεί να γίνει και ενδοδερμικά με απορροφήσιμα ράμματα ώστε να μην απαιτηθεί αφαίρεσή τους. Η όλη επέμβαση περίπου 1 ώρα.
Στη συντριπτική πλειοψηφία των περιπτώσεων η εμφύτευση βηματοδότη έχει καλή έκβαση και δε συνοδεύεται από εμφάνιση επιπλοκών. Οι δυνητικοί κίνδυνοι που σχετίζονται με την επέμβαση είναι οι ακόλουθοι:
- Πνευμοθώρακας (διαφυγή αέρα γύρω από τους πνεύμονες) - περίπου 1 κάθε 100 επεμβάσεις. Σε περίπτωση μικρού πνευμοθώρακα δεν απιτείται ιατρική παρέμβαση, ενώ εάν είναι μεγάλος μπορεί να απαιτηθεί παροχέτευση. Ο ασθενής εξέρχεται χωρίς προβλήματα μετά από ολιγοήμερη παράταση της νοσηλείας του.
- Περικαρδιακή συλλογή (συλλογή αίματος γύρω από την καρδιά) – περίπου 1 κάθε 500 επεμβάσεις. Εάν η συλλογή είναι μικρή δεν απαιτείται παρέμβαση. Εάν είναι μεγάλη γίνεται διαδερμική παρακέντηση ενώ εξαιρετικά σπάνια μπορεί να απαιτηθεί καρδιοχειρουργική επέμβαση.
- Λοίμωξη – περίπου 1 κάθε 100 επεμβάσεις. Η επιπλοκή αυτή προλαμβάνεται με τη χορήγηση αντιβιοτικών πριν και μετά την επέμβαση.
- Αιμάτωμα (συλλογή αίματος συνήθως στην περιοχή της θήκης). Η πιθανότητα είναι μεγαλύτερη σε ασθενείς που λαμβάνουν αντιπηκτικά φάρμακα. Τα αιματώματα συνήθως αντιμετωπίζονται επιτυχώς με πιεστική περίδεση στην περιοχή.
- Μετακίνηση ηλεκτροδίου - περίπου 1 κάθε 100 επεμβάσεις. Στις περισσότερες περιπτώσεις απαιτείται νέα επέμβαση μικρότερης διάρκειας για επανατοποθέτηση του ηλεκτροδίου.
Ο ασθενής εξέρχεται από το νοσοκομείο την επομένη της επέμβασης. Η περιποίηση του τραύματος γίνεται κάθε δεύτερη ημέρα και για συνολικό διάστημα δέκα ημερών (5 αλλαγές). Μετά το δεκαήμερο γίνεται η αφαίρεση ραμμάτων (πλην των περιπτώσεων ενδοδερμικής ραφής) και τότε επιτρέπεται να πέσει νερό στην περιοχή της τομής. Για διάστημα 4 εβδομάδων απαιτείται περιορισμός στις κινήσεις του άνω άκρου στην άρθρωση του ώμου για αποφυγή μετακίνησης των ηλεκτροδίων. Με βάση τις οδηγίες του θεράποντα ιατρού συστήνεται αντιβιωτική αγωγή για να προληφθεί η εμφάνιση λοίμωξης. Μετά την επέμβαση θα πρέπει να επικοινωνήσετε με το θεράποντα ιατρό σε περίπτωση έντονου πόνου ή εάν εμφανίσετε πυρετό, δύσπνοια ή διαπιστώσετε αιμορραγία, ερυθρότητα, εκροή υγρού, τοπική αύξηση της θερμοκρασίας ή διόγκωση στην περιοχή του τραύματος. Μετά την επέμβαση δε θα πρέπει να ακουμπάτε ή να περιεργάζεστε άσκοπα με τα χέρια σας τη συσκευή.
Εντός ενός μήνα από την εμφύτευση θα σας αποσταλεί μία κάρτα που αποτελεί την «ταυτότητα» του βηματοδότη και στην οποία αναγράφονται τα στοιχεία σας, ο τύπος της συσκευής και των ηλεκτροδίων, η ημερομηνία εμφύτευσης και τα στοιχεία του εμφυτευτή ιατρού. Είναι σημαντικό να έχετε συνεχώς μαζί σας την ταυτότητα της συσκευής σας (ή αντίγραφο αυτής).
Η παρακολούθηση και ο έλεγχος της λειτουργίας της συσκευής γίνεται σε τακτά χρονικά διαστήματα μετά την επέμβαση. Ο πρώτος έλεγχος γίνεται περίπου 4 εβδομάδες μετά την επέμβαση και ακολούθως κάθε 6 μήνες. Ο έλεγχος γίνεται με μία ειδική «κεφαλή» η οποία τοποθετείται στο δέρμα πάνω από την περιοχή εμφύτευσης της συσκευής. Η κεφαλή επικοινωνεί με ειδικό υπολογιστή (προγραμματιστή) μέσω καλωδίου και επιτρέπει τη μεταφορά πληροφοριών που έχουν αποθηκευθεί στη μνήμη της συσκευής. Η διαδικασία είναι εντελώς ανώδυνη.
Στη διάρκεια κάθε επίσκεψης παρακολούθησης ελέγχονται τα ακόλουθα:
- η διάρκεια ζωής της μπαταρίας
- η ορθή λειτουργία των ηλεκτροδίων
- η εμφάνιση αρρυθμιών
- ο προγραμματισμός της συσκευής
Οι βηματοδότες νέας γενιάς είναι πολύ καλά προστατευμένοι έναντι της πιθανότητας ηλεκτρομαγνητικής παρεμβολής.
- Η χρήση οικιακών ηλεκτρικών ή ηλεκτρονικών συσκευών (π.χ. φούρνος μικροκυμάτων, τηλεόραση, video, τηλεχειριστήρια, υπολογιστές) είναι ασφαλής. Είναι απαραίτητο να ελεγχθεί η σωστή γείωση των μεγάλων οικιακών ηλεκτρικών συσκευών όπως πλυντήριο, στεγνωτήριο, ηλεκτρική κουζίνα και θερμοσίφωνας.
- Η χρήση κινητών τηλεφώνων επιτρέπεται κατά προτίμηση από την αντίθετη πλευρά από εκείνη που έχει γίνει η εμφύτευση της συσκευής, ενώ οι ασθενείς θα πρέπει να αποφεύγουν να αφήνουν το κινητό τηλέφωνο σε μπροστινή τσέπη πουκαμίσου πάνω από τη συσκευή.
- Η διέλευση των ασθενών διαμέσου των πυλών ασφαλείας σε πολυκαταστήματα είναι ασφαλής. Η παρατεταμένη στάση μπροστά από τα αντικλεπτικά αυτά συστήματα θα πρέπει να αποφεύγεται.
- Σε περίπτωση αεροπορικού ταξιδιού οι ασθενείς θα πρέπει να επιδεικνύουν την ταυτότητα της συσκευής στον έλεγχο επιβατών. Πάγια τακτική είναι να μην επιτρέπεται η διέλευση των ασθενών διαμέσου των πυλών ασφαλείας που είναι τοποθετημένες στους ελέγχους των αεροδρομίων, παρόλο που αποτελέσματα μελετών έχουν αποδείξει ότι δεν υπάρχει κίνδυνος παρεμβολής. Πρόσφατη μελέτη από το κέντρο μας έδειξε επίσης ότι η χρήση φορητών ανιχνευτών μετάλλων δεν προκαλεί ηλεκτρομαγνητική παρεμβολή στη λειτουργία των εμφυτεύσιμων συσκευών.
Μετά από πόσο χρονικό διάστημα από την εμφύτευση
επιτρέπεται η οδήγηση;
Μετά την εμφύτευση οι ασθενείς θα πρέπει να
απέχουν από την οδήγηση για τουλάχιστον 2 εβδομάδες. Σε
περιπτώσεις επαγγελματικής οδήγησης, ο περιορισμός
επεκτείνεται στις 6 εβδομάδες.
Μετά από πόσο χρονικό διάστημα μπορώ να συμμετέχω σε
αθλητικές δραστηριότητες;
Για διάστημα 4 εβδομάδων απαιτείται περιορισμός
τις κινήσεις του άνω άκρου. Μετά από το διάστημα αυτό
επιτρέπεται η συμμετοχή σε αθλητικές δραστηριότητες.
Εντούτοις, θα πρέπει να αποφεύγεται η έντονη πλήξη του
βηματοδότη σε αθλήματα με σωματική επαφή με αντιπάλους.
Ποια είναι η αναμενόμενη διάρκεια ζωής της μπαταρίας
του βηματοδότη;
Η διάρκεια ζωής του βηματοδότη εξαρτάται από
διάφορους παράγοντες, όπως η ανάγκη για συνεχή
βηματοδότηση και η ποσότητα της ενέργειας που
καταναλώνεται κάθε φορά που βηματοδοτεί. Μία μέση
διάρκεια ζωής εκτιμάται σε περίπου 7 έτη.
Τι γίνεται μετά την εξάντληση της μπαταρίας;
Σε περίπτωση εξάντλησης ακολουθεί η αντικατάσταση
ΜΟΝΟ της γεννήτριας με μία επέμβαση βραχείας διάρκειας
υπό τοπική αναισθησία.
Μπορώ να υποβληθώ σε αξονική ή μαγνητική
τομογραφία;
Οι ασθενείς με βηματοδότη μπορούν να υποβληθούν
με ασφάλεια σε αξονική τομογραφία. Ορισμένα νέας γενιάς
μοντέλα βηματοδοτών καθιστούν εφικτή τη διενέργεια
μαγνητικής τομογραφίας με ασφάλεια.